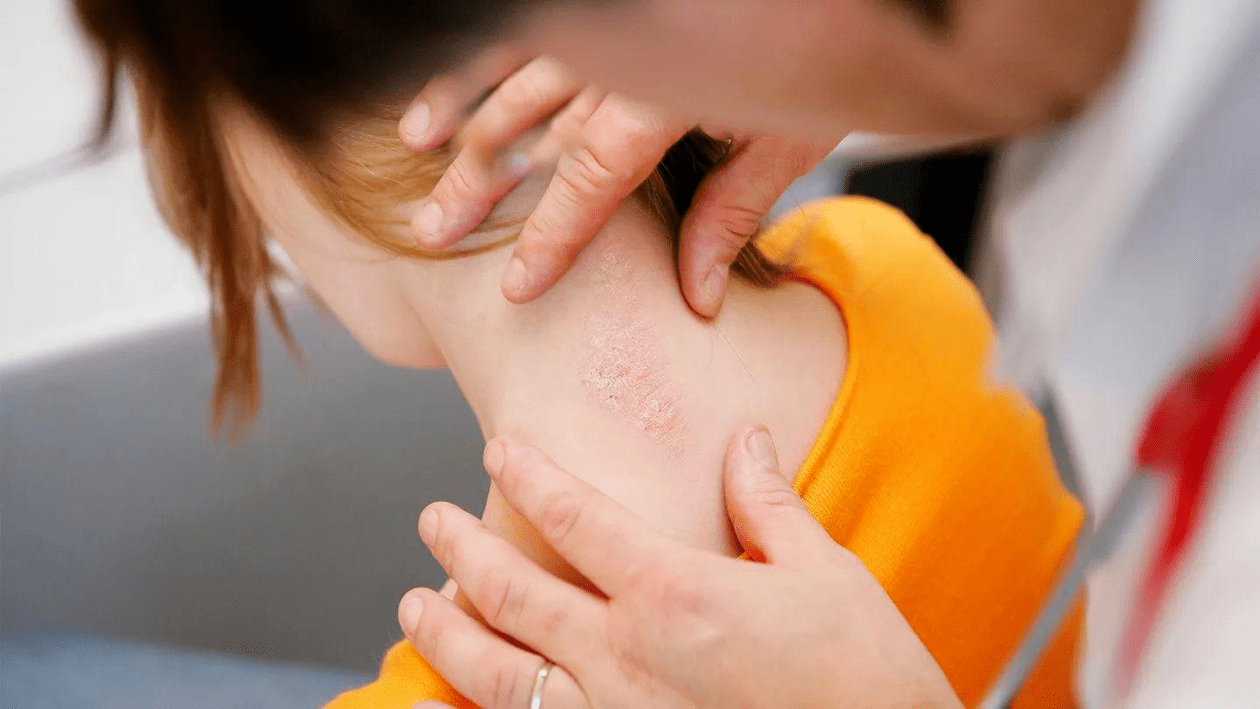
Psoriasis ist eine häufige nicht ansteckende Hauterkrankung, die mit entzündlichen Läsionen einhergeht. Sie ist chronisch – auf die akute Phase folgen Phasen der Linderung oder des Verschwindens der Symptome – und wird durch eine Kombination verschiedener Faktoren verursacht.
Die Krankheit ist weit verbreitet und tritt bei Frauen etwas häufiger auf als bei Männern. Es ist nicht vollständig geheilt, aber es ist möglich, die Symptome zu lindern und die Lebensqualität des Patienten zu verbessern.
Psoriasis kann zu Arthritis, einer Entzündung der Gelenke, führen.
Synonyme russisch
Schuppige Flechte.
Englische Synonyme
Schuppenflechte.
Symptome
Symptome und Anzeichen einer Psoriasis hängen von der Art der Psoriasis ab.
- Plaque-Psoriasis. Es wird von spezifischen entzündlichen Hautformationen begleitet - erhabene, ovale, scharf umrissene gerötete Läsionen, schuppig und mit silbrigen Schuppen bedeckt. Am häufigsten treten Formationen an der Außenfläche der Ellbogen, Knie, auf der Kopfhaut und am Rumpf auf. Elemente eines Hautausschlags können schmerzhaft und juckend sein. In schweren Fällen reißt und blutet die Haut in der Nähe der Gelenke der betroffenen Stellen.
- Psoriasis guttata. Dieser Typ ist mit dem Auftreten zahlreicher Papeln (Knötchen) von orange-rosa Farbe mit einer Größe von 1-10 mm am Körper verbunden. Der Ausschlag tritt normalerweise am Rumpf, an den Schultern und an den Oberschenkeln auf, kann aber am ganzen Körper gefunden werden. Betroffen sind in der Regel Personen unter 30 Jahren sowie 2-3 Wochen nach Infektionskrankheiten der oberen Atemwege, nach oberflächlichen bakteriellen Infektionen im Anus.
- Schuppenflechte der Nägel. Es ist gekennzeichnet durch Verdichtung, Peeling, Verfärbung der Nagelplatten, Verfärbung, Vergilbung der Nägel, das Vorhandensein von Flecken, Bildung von Grübchen, Rissen und Schäden an den Nägeln. Die Nagelplatten werden zerstört, das Nagelwachstum wird gestört, sie können vom Nagelbett getrennt werden. Es tritt bei 30-50% der Patienten mit Psoriasis auf.
- Psoriasis großer Falten. In diesem Fall treten Hautläsionen in Form von roten Entzündungsflecken im Bereich der Achselfalten, unter den Brustdrüsen, in den Halsfalten, im Genitalbereich, auf der Vorhaut auf. An den Rändern und in der Mitte der Läsionen können Risse auftreten. Am häufigsten tritt die Psoriasis der großen Falten bei übergewichtigen und adipösen Menschen auf. Schwitzen und Reibung verschlimmern die Krankheit.
- Schuppenflechte des Kopfes. Es wird begleitet von Rötung der Kopfhaut, Juckreiz, Abblättern der Kopfhaut mit dem Auftreten von weißen Schuppen an Haaren und Schultern - Partikel abgestorbener Haut.
- Psoriasis-Arthritis. Hautläsionen werden von Gelenkschmerzen, Schwellungen, Krümmungen und Verformungen der Gelenke begleitet. Die Gelenke der Finger, Handgelenke, Füße, Kniegelenke können betroffen sein.
- Psoriasis pustulosa. Dieser Typ ist gekennzeichnet durch eine Rötung der Haut und die Bildung einer großen Anzahl von Pusteln - kleinen, mit Eiter gefüllten Bläschen. Formationen können an den Handflächen und Füßen oder am ganzen Körper auftreten. Wenn mehrere Pusteln am Körper auftreten, kommen Fieber und Schwäche zusammen.
- Psoriatische Erythrodermie. Hautpartien werden gerötet, Plaques können auftreten. Läsionen werden in der Regel von starkem Juckreiz begleitet. Am häufigsten wird Psoriasis-Erythrodermie mit Sonnenbrand oder Missbrauch von Medikamenten in Verbindung gebracht.
Normalerweise manifestiert sich die Krankheit bei verschiedenen Arten von Psoriasis allmählich, die Hautläsionen breiten sich aus und werden über mehrere Wochen beobachtet. Dann verschwinden die Symptome. Nach Exposition gegenüber einem Faktor, der zur Entwicklung der Psoriasis beiträgt (oder spontan), treten die Symptome nach einiger Zeit wieder auf.
Allgemeine Informationen zur Krankheit
Psoriasis ist eine häufige nicht ansteckende Hauterkrankung, die mit entzündlichen Läsionen einhergeht.
Es ist chronisch und wiederholt sich oft - auf die akute Phase folgen Phasen der Abschwächung oder des Verschwindens der Symptome, und nach einer Weile treten die Symptome wieder auf.
Psoriasis ist weit verbreitet, insbesondere bei Menschen im Alter von 16-22, 57-60 Jahren. Frauen sind dafür anfälliger als Männer. Menschen mit heller Haut haben ein erhöhtes Risiko, an der Krankheit zu erkranken.
Trotz der Tatsache, dass Psoriasis gleichbedeutend mit Flechtenschuppung ist, ist sie für andere absolut nicht ansteckend.
Die Ursachen der Psoriasis sind noch nicht vollständig geklärt. Sein Auftreten ist mit einer genetischen Veranlagung, mit Fehlfunktionen des Immunsystems und mit Umwelteinflüssen verbunden, die den Körper beeinflussen.
Die Entwicklung von Psoriasis ist mit einem der Zelltypen des Immunsystems (mit T-Lymphozyten) verbunden, während eine T-Zell-Hyperaktivität beobachtet wird. Normalerweise reisen sie mit dem Blut durch den Körper und erkennen Fremdstoffe - Viren und Bakterien. Bei Psoriasis beginnen sich aus unbekannten Gründen T-Zellen in der Haut anzusammeln. Ihre Hyperaktivität verursacht eine Erweiterung der Blutgefäße im betroffenen Bereich, stört den Kreislauf der Bildung neuer Hautzellen - sie werden viel schneller als gewöhnlich gebildet. Abgestorbene Hautzellen haben in der Zwischenzeit keine Zeit, sich abzulösen und sammeln sich auf der Hautoberfläche an und bilden Plaques.
Psoriasis kann durch einen der folgenden Faktoren ausgelöst werden:
- Infektionen (Mandelentzündung, Soor, HIV);
- Schäden an der Haut - Schnitt, Kratzer, Biss oder Verbrennung;
- Unterkühlung;
- Sonnenbrand;
- Emotionaler Stress;
- Rauchen, Alkoholmissbrauch;
- die Einnahme von Medikamenten (Antimalariamittel usw. ).
Gleichzeitig treten bei einigen Patienten mit Psoriasis Hautausschläge ohne offensichtlichen Einfluss von Umweltfaktoren auf.
Es gibt die folgenden Haupttypen von Psoriasis.
- Plaque-Psoriasis. Es ist am häufigsten.
- Psoriasis guttata. Betroffen sind in der Regel Menschen unter 30 Jahren. Sie tritt 2-3 Wochen nach den übertragenen Infektionskrankheiten der oberen Atemwege sowie nach oberflächlichen bakteriellen Infektionen im Bereich um den Anus auf.
- Schuppenflechte der Nägel.
- Psoriasis-Arthritis. Bei dieser Art von Psoriasis werden Hautläsionen von Arthritis begleitet - einer Entzündung der Gelenke.
- Psoriatische Erythrodermie. Meistens in Verbindung mit Sonnenbrand und Missbrauch von Medikamenten.
- Psoriasis pustulosa. Es ist ziemlich selten, in schweren Fällen bedroht es das Leben des Patienten.
- Schuppenflechte des Kopfes. In diesem Fall tritt in der Regel kein krankheitsbedingter Haarausfall auf, da die Haarwurzeln viel tiefer liegen als die schuppigen Formationen.
Einteilung der Psoriasis nach Schweregrad des Verlaufs:
- weich (weniger als 2% der gesamten Haut sind betroffen);
- moderat (Hautläsionen nehmen nicht mehr als 3-10% der Hautoberfläche ein);
- schwere Psoriasis (mehr als 10 % der Haut sind betroffen).
Je nach Art, Lokalisation und Ausmaß kann Psoriasis Komplikationen verursachen:
- Verdickung der Haut, Hinzufügen einer Sekundärinfektion durch Kratzen und Kratzer, die durch Juckreiz bei Psoriasis entstanden sind;
- psychische Probleme (Stress, geringes Selbstwertgefühl, Depression, soziale Selbstisolation);
- Gelenkschäden (Deformität mit Steifheit und verminderter Gelenkbeweglichkeit);
- erhöhtes Risiko, verschiedene Krankheiten und Zustände zu entwickeln: Bluthochdruck, entzündliche Darmerkrankungen, Herz-Kreislauf-Erkrankungen, Hautkrebs.
Psoriasis ist normalerweise relativ mild. Für die meisten Patienten wird jedoch die soziale Anpassung zum Hauptproblem, insbesondere wenn Hautläsionen in sichtbaren Bereichen der Haut vorhanden sind - die Feindseligkeit anderer gegenüber der Art der Hautläsionen, ihre Angst vor einer Ansteckung (viele wissen nicht, dass die Krankheit ist nicht ansteckend).
Wer ist gefährdet?
- Menschen mit einer erblichen Veranlagung (mehr als 40% der Patienten mit Psoriasis haben einen Verwandten mit Psoriasis).
- Personen mit viralen, bakteriellen oder Pilzinfektionen (Streptokokken, Soor, HIV usw. ).
- Emotional gestresst.
- Fettleibige und übergewichtige Personen.
- Raucher.
- Alkoholmissbraucher.
- Einnahme bestimmter Medikamente (Antimalariamittel usw. ).
- Sonnenbrand.
Diagnose
Die Diagnose der Psoriasis richtet sich in der Regel nach der typischen Art der Läsion unter Berücksichtigung ihrer Lokalisation. In schwierigen Fällen können zusätzliche Tests erforderlich sein, um andere Hauterkrankungen auszuschließen.
Laborforschung
- Allgemeine Blutanalyse. Bei Psoriasis können Leukozytose und Anämie nachgewiesen werden.
- Rheumafaktor (RF) ist ein Protein, dessen Spiegel im Blut bei systemischen entzündlichen Erkrankungen mit Gelenkschäden, insbesondere bei rheumatoider Arthritis, ansteigen kann. Das Testergebnis für Psoriasis ist negativ. Auf diese Weise können Sie Psoriasis von rheumatoider Arthritis unterscheiden, bei der die RF erhöht ist.
- Die Erythrozytensedimentationsrate (BSG) ist im Allgemeinen normal, mit Ausnahme der Psoriasis pustulosa und der psoriatischen Erythrodermie.
- Harnsäure. Bei Psoriasis kann der Harnsäurespiegel erhöht sein (insbesondere bei Psoriasis pustulosa), was zu einer Verwechslung der Psoriasis-Arthritis mit Gicht führt, bei der die Harnsäurekonzentration deutlich ansteigt.
- Antikörper gegen HIV (Humanes Immunschwächevirus). Das plötzliche Auftreten von Psoriasis kann auf eine HIV-Infektion zurückzuführen sein.
Andere Forschungsmethoden
- Röntgen der Gelenke. Ermöglicht die Beurteilung der Schwere der Gelenkschädigung bei Psoriasis-Arthritis.
- Hautbiopsie. Bei der Untersuchung wird eine kleine Hautprobe zur späteren Untersuchung unter dem Mikroskop entnommen. Es wird in schwierigen Fällen durchgeführt, um Psoriasis von anderen Hauterkrankungen zu unterscheiden.
Behandlung
Die Therapie der Psoriasis umfasst die lokale Behandlung von Hautläsionen, Medikamente, Phototherapie und die Verhinderung der Exposition gegenüber Faktoren, die das Auftreten von Hautausschlägen hervorrufen. Es hängt von der Art und Schwere der Psoriasis ab.
Um Hautläsionen loszuwerden, können Weichmacher (Cremes, Vaseline, Paraffin, Pflanzenöle) verwendet werden. Sie sind am effektivsten, wenn sie zweimal täglich nach dem Duschen angewendet werden. Auch verwendet werden Salicylsäure, Anthralin, Teerpräparate, Salben, Lösungen, Shampoos mit Kohlenteer. Diese Wirkstoffe wirken entzündungshemmend und verlangsamen die Neubildung von Hautzellen.
Die Verwendung von Kortikosteroid-Salben macht die Behandlung effektiver. Sie sind bei leichter bis mittelschwerer Psoriasis indiziert. Ihre langfristige Anwendung wird jedoch nicht empfohlen (Hautschwund, Sucht nach dem Medikament möglich).
Lichttherapie – Exposition der Haut gegenüber ultravioletter Strahlung – kann von Vorteil sein. In diesem Fall sollten Verbrennungen vermieden werden.
Die lokale Behandlung von Läsionen in schwereren Fällen wird mit der Einnahme von Medikamenten kombiniert - Retinoide, Vitamin-D-Präparate, Methotrexat usw.
Die Behandlung von Psoriasis kann schwierig sein, da die Krankheit chronisch ist und nach dem Verschwinden der Symptome wiederkehrt. Die Wirksamkeit einer bestimmten Behandlungsmethode hängt von der Anfälligkeit des Patienten dafür ab.
Tägliche Bäder (Badeöl, Haferflocken oder Meersalz werden empfohlen; heißes Wasser und Peelings sollten vermieden werden) und Feuchtigkeitspflege nach dem Baden können helfen, die Haut weicher zu machen und Psoriasis-Entzündungen zu reduzieren.
Verhütung
- Vermeiden Sie Unterkühlung, Sonnenbrand.
- Vermeiden Sie nach Möglichkeit emotionalen Stress.
- Hören Sie auf zu rauchen und Alkoholmissbrauch.
- Nehmen Sie bestimmte Medikamente (Antimalariamittel usw. ) mit Vorsicht ein.
Empfohlene Analysen
- Allgemeine Blutanalyse
- Erythrozytensedimentationsrate (BSG)
- Rheumafaktor
- Serumharnsäure
- HIV 1, 2 Ag / Ab Combo (Bestimmung von Antikörpern gegen HIV Typ 1 und 2 und p24-Antigen)























